Le Cabinet Médical Nation recherche, en vue d'une installation :
Mastectomie
- Affichages : 13589
 Définition
Définition
La mastectomie (ou mammectomie) correspond à une intervention chirurgicale qui consiste à l’ablation du sein. Elle est pratiquée habituellement dans le cadre du traitement du cancer du sein. La mastectomie est un traitement chirurgical radical, non conservateur, par opposition à une tumorectomie ou à une quadrantectomie du sein. Elle correspond à l’ablation de la glande mammaire ainsi que de la peau située en regard, comprenant le mamelon.
Le traitement chirurgical du cancer du sein correspond souvent à une première étape ; au premier temps du traitement global de la maladie.
Indications
Grâce aux progrès et à l’évolution des traitements complémentaires, l’indication d’une mastectomie est devenue moins fréquente dans le cadre du traitement du cancer du sein.
L’indication d’une mastectomie peut être posée dans certains cas d’emblée, suite aux résultats de la mammographie et des biopsies du sein. Dans d’autres cas, l’indication est posée en cours d’opération, suites aux résultats apportés par l’examen extemporané (examen des tissus effectué en cours d'intervention).
D’une manière générale, l’indication de l’ablation du sein est prise lorsque l’on estime qu’un traitement conservateur par tumorectomie ou par quadrantectomie du sein comporterait un risque important de récidive locale ou de traitement incomplet au niveau du sein. Ces situations correspondent précisément aux cas ou la tumeur dépasse une certaine taille ou une certaine proportion par rapport à la taille du sein :
- présence d’un cancer invasif du sein dont la taille dépasse 3 centimètres d’emblée, ou après une chimiothérapie première ;
- présence d’un carcinome in situ dépassant 3 à 4 centimètres et dont le résultat esthétique ne serait pas acceptable en cas de traitement conservateur ;
- présence d’une tumeur multifocale (deux tumeurs cancéreuses voire plus dans le même sein) ;
- récidive d’un cancer du sein dans le même sein déjà traité par un traitement conservateur ;
- présence de lésions bénignes mais à risque de cancer, étendues dans toute la glande mammaire.
Les différents types de mastectomie
Il existe trois types de mastectomies :
- Mastectomie totale simple : c’est l’ablation de la totalité du sein, parfois associée à l’ablation du ganglion sentinelle ;
- Mastectomie radicale modifiée (Mastectomie de Patay) : c’est l’ablation de la totalité du sein associée à l’ablation des ganglions lymphatiques du creux axillaire (creux de l’aisselle, curage axillaire) ;
- Mastectomie radicale (Mastectomie de Halstedt) : c’est l’ablation de la totalité du sein, des muscles pectoraux et des ganglions lymphatiques du creux axillaire. Elle n'est aujourd'hui quasiment plus pratiquée.
Une mastectomie peut être unilatérale ou bilatérale. Elle peut être curative, afin de traiter le cancer. Elle peut être prophylactique (préventive), lorsque le risque d’avoir un cancer du sein est très élevé chez une femme.
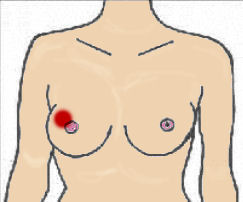
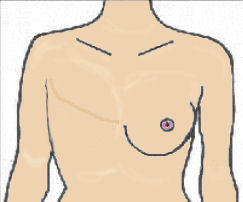
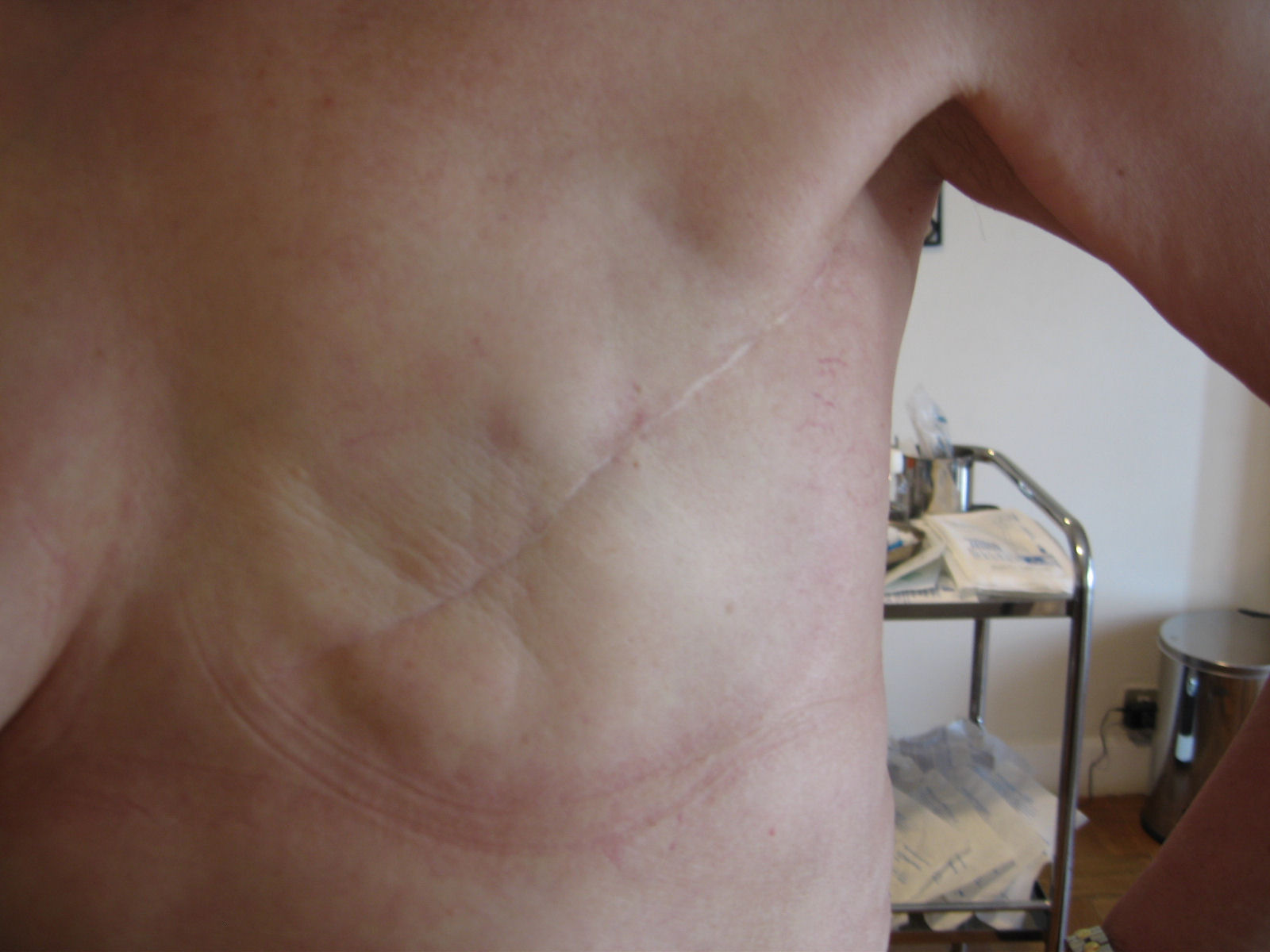
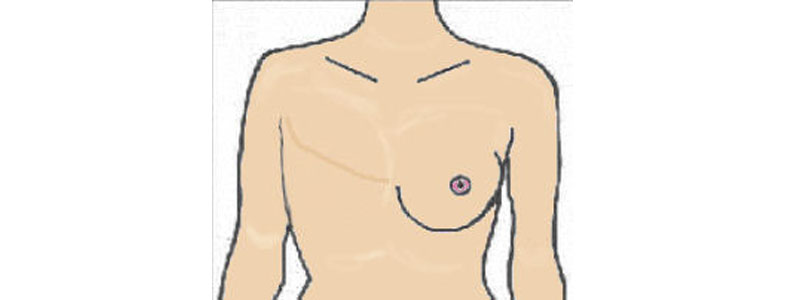
Cicatrices de mastectomie
Les suites
La durée de l’intervention dépend des gestes réalisés. Elle peut durer de 30 minutes (mastectomie simple) à 2 heures (mastectomie avec examen extemporané et curage axillaire).
Habituellement, un ou deux drains aspiratifs (drain de Redon) sont placés sous la peau afin de permettre l’évacuation du sang et de la lymphe accumulés après l’intervention. Ils sont gardés pendant 2 à 5 jours en moyenne puis retirés par l’infirmière ou par le chirurgien.
La douleur post opératoire est généralement très modérée et ne justifie la prise d’antalgiques que pendant quelques jours. Une douleur d’origine neurologique au niveau du creux de l’aisselle peut persister pendant plusieurs mois en cas de curage ganglionnaire associé.
Des pansements recouvrent les cicatrices. Ils sont refaits habituellement tous les jours ou tous les deux jours.
Il est conseillé d’effectuer des mouvements doux et progressifs du membre supérieur afin de réduire les risques de raideur de l’épaule.
Une consultation post-opératoire a lieu deux à trois semaines après l’intervention. Au cours de cette consultation le chirurgien vérifie le bon déroulement de la cicatrisation ; il communique les résultats histologiques puis oriente la patiente vers un chimiothérapeute ou vers un radiothérapeute si un traitement complémentaire est jugé nécessaire.
Les risques et inconvénients
Comme chaque intervention chirurgicale, la mastectomie comporte aussi des risques et des inconvénients. Dans la majorité des cas, les suites opératoires sont simples.
Les inconvénients :
- Préjudice esthétique ;
- Diminution de la sensibilité de la peau en regard de la zone opérée ;
- Rarement, douleurs dans le cou ou dans le dos lorsque le volume du sein retiré est important (du fait de l’asymétrie du corps).
Les risques :
- Hématome post opératoire ;
- Lymphocèle : collection de lymphe sous la peau justifiant parfois une ponction évacuatrice ;
- Lymphangite ;
- Transfusion sanguine en cas d’hémorragie per opératoire ;
- Infection, abcès post opératoire : traités par des antibiotiques ou par une reprise chirurgicale ;
- Cicatrice disgracieuse ;
- Complications thromboemboliques : phlébite, embolie pulmonaire ;
- Exceptionnellement, séquelles graves ou risque vital ;
- Risques liés à l’anesthésie et aux produits d’anesthésie.
Les avantages
Le seul avantage est bien sur un avantage carcinologique avec la réduction du risque de récidive ou d’évolution de la maladie.
Et après la mastectomie ?
Une mastectomie constitue un évènement bouleversant dans la vie d’une femme. Le sein est un organe superficiel, visible. Il représente la féminité ; la maternité ; la sexualité ; la beauté.
Son ablation a des conséquences plus ou moins importantes sur le reste de la vie d’une femme et de ses relations au sein de son couple ; de sa famille et de son entourage. Ces conséquences sont d’autant plus importantes que la femme est jeune. Pourtant, il faut bien s’adapter à cette nouvelle situation et faire en sorte que les conséquences tant physiques que psychologiques d’une mastectomie soient réduites autant que possible.
Dans un premier temps, une prothèse mammaire externe peut être posée dans le bonnet du soutien-gorge afin de combler le vide dû à l’intervention.
Une reconstruction mammaire est proposée par le chirurgien à la patiente. Dans certains cas elle peut être pratiquée en même temps que la mastectomie (« reconstruction immédiate »). Dans les autres cas elle peut être pratiquée 6 à 12 mois après la fin des traitements complémentaires (chimiothérapie, radiothérapie).
Certaines femmes acceptent le principe d’une reconstruction mammaire pour des raisons esthétiques et psychologiques. D’autres refusent cette idée, essentiellement afin de ne pas subir d’autres interventions chirurgicales avec les risques que cela comporte, et tout simplement par ce qu’elles n’en ressentent pas la nécessité (femmes à partir d’un certain âge ; femmes comportant des facteurs de risques médicaux particuliers etc.).
Plusieurs techniques différentes existent. La technique proposée est choisie en fonction des traitements subis, en fonction des cicatrices, en fonction des conditions anatomiques et en fonction de l’expérience et des convictions du chirurgien.
La reconstruction mammaire nécessite souvent deux ou trois temps opératoires différents.
Informations pratiques : Mastectomie
- Consultation pré anesthésique obligatoire au minimum 7 jours avant l’intervention ;
- Faire un bilan pré opératoire ;
- Hospitalisation le plus souvent la veille de l’intervention ;
- Rester à jeun depuis minuit, la veille de l’intervention (ne pas manger, ni boire ni fumer) ;
- Après l’opération, souvent, sont laissés en place un ou deux drains aspiratifs et une perfusion intraveineuse pour une durée de 2 à 4 jours ;
- Un traitement anticoagulant par des injections sous-cutanées est administré pendant quelques jours (si un curage ganglionnaire est pratiqué) ;
- L’hospitalisation dure de quelques jours à une semaine ;
- La durée de l’arrêt de travail est de 2 à 4 semaines.
Dans tous les cas, n’hésitez pas à appeler votre chirurgien si vous suspectez la survenue d’une complication (fièvre, douleur anormale, gonflement, rougeur)...