Le Cabinet Médical Nation recherche, en vue d'une installation :
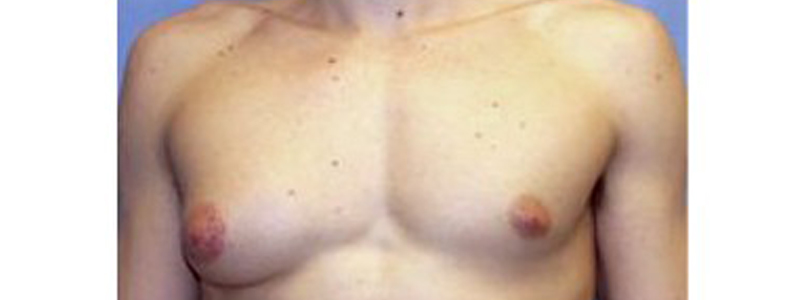
Gynécomastie
- Affichages : 11671
 Définitions
Définitions
Il s’agit d’une hypertrophie (développement excessif ; augmentation de volume) de la glande mammaire chez l’homme. Elle peut être uni ou bilatérale ; symétrique ou asymétrique. La gynécomastie est relativement fréquente. Elle s’observe essentiellement chez le nouveau né, chez l’adolescent ou chez l’adulte après 70 ans.
Il s’agit la plupart du temps d’une gynécomastie « physiologique » ou « idiopathique », c'est-à-dire qu’aucune cause n’est retrouvée. Mais ce diagnostic est un diagnostic d’élimination.
Les pathologies tumorales ou inflammatoires de la glande mammaire ne rentrent pas dans le cadre des gynécomasties.
La gynécomastie doit être différenciée de l’adipomastie : excès de graisse dans le sein, sans atteinte de la glande mammaire. L’adipomastie est habituellement associée à une surcharge pondérale. En réalité, une gynécomastie est souvent associée à une adipomastie.
Physiopathologie
Lors de la puberté, à l’opposé de la femme, la glande mammaire chez l’homme arrête son développement avant le stade de différenciation du système canalaire en unités terminales ducto-lobulaires. L’augmentation de volume de la glande mammaire lors d'une gynécomastie est liée à une prolifération du tissu conjonctif et des canaux galactophores. Le mécanisme initial est un déséquilibre de la balance Androgènes - Oestrogènes, en faveur de ces derniers. Ce déséquilibre peut avoir plusieurs causes :
- Diminution de la sécrétion de Testostérone ;
- Augmentation des Oestrogènes (excès de production testiculaire ou surrénaliennes ; augmentation de la conversion périphérique des Androgènes en Oestrogènes dans le tissu adipeux ou dans le foie) ;
- Augmentation de la protéine transportant les Androgènes : SBG (Sex Binding Globulin) ;
- Insensibilité des récepteurs aux Androgènes.
Interrogatoire
Il est important de préciser :
- La date d’apparition de la gynécomastie ;
- L’existence d’une pathologie médicale, d'une anomalie lors du développement pubertaire ;
- La prise médicamenteuse, la consommation d’alcool ;
- La notion d’une baisse de la libido, impuissance ;
- Une variation récente du poids.
Signes cliniques
L'examen clinique retrouve une hypertrophie de la glande mammaire. Elle peut être uni ou bilatérale ; symétrique ou asymétrique. L’augmentation du volume de la glande mammaire s’accompagne parfois d’une sensibilité de la poitrine.
Diagnostic différentiel
- Adipomastie ;
- Tumeur bénigne ou cancer du sein.
Examen clinique
- Appréciation de l’uni ou bilatéralité de la gynécomastie, et de sa forme bien limitée, circonscrite, ou à l’inverse, diffuse et excentrée ;
- Palpation des testicules à la recherche d’un cancer ou d’une atrophie testiculaire ;
- Recherche de signes d’hyperthyroïdie, recherche d’adénopathies.
Examens complémentaires
-
Échographie, mammographie ;
- Radiographie pulmonaire ;
- Échographie abdominale, échographie testiculaire ;
- Numération formule sanguine, vitesse de sédimentation ;
- Glycémie, bilan lipidique ;
- Bilan hépatique : ASAT, ALAT, γ-GT ;
- Ionogramme sanguin, créatininémie ;
- TSH, Prolactine ;
- FSH, LH, Testostérone totale, SBG, Testostérone libre ;
- Cortisol ;
- Somatotrophine ;
- HCG, β-HCG, 17 β-Oestradiol, δ-4 Adrosténedione ;
- Caryotype.
Causes - Étiologies
Certaines causes de gynécomastie sont considérées comme normales :
- Gynécomastie chez le nouveau né : elle est liée au passage des hormones maternelles ;
- Gynécomastie lors de la puberté : elle est habituellement bilatérale et diffuse. Cette gynécomastie est liée aux modifications hormonales de la puberté. Elle est habituellement spontanément résolutive, en un à deux ans ;
- Gynécomastie du sujet âgé : elle est liée à une diminution du taux de testostérone.
D’autres causes, sont pathologiques et nécessitent un traitement spécifique :
- Syndromes paranéoplasiques : Tumeur du testicule (tumeurs germinales comme le choriocarcinome sécrétant de l’HCG, tumeurs à cellules de Leydig), de la glande surrénale (tumeurs féminisantes), du poumon, hépatome ;
- Troubles endocriniens : Hyperthyroïdie (thyroïde), adénome à Prolactine (hypophyse), maladie d’Addison, Acromégalie ;
- Causes iatrogènes, liées à une prise médicamenteuse : Oestrogènes (traitement du cancer de la prostate ou traitement hormonal de la ménopause par gel chez le conjoint), Cimétidine, Spironolactone, Isoniazide, Allopurinol, Alphaméthyl Dopa, Neuroleptiques, Digitaliques, Antidépresseurs tricycliques, Antimitotiques, Antiandrogènes, Antiémétiques, Gonadotrophines chorioniques, Androgènes, Cannabis, Héroïne, Amphétamines, Kétoconazole, Amiodarone ;
- Causes générales : Maladies du rein (insuffisance rénale chronique), cirrhose hépatique, insuffisance testiculaire (atrophie), phase de convalescence après état de malnutrition ;
- Causes génétiques : Syndrome de Klinefelter (47 XXY), Syndrome du testicule féminisant.
Traitement
Le traitement est le traitement de la cause lorsque celle-ci est retrouvée.
Traitement médical
Application locale d’un gel à base d’androgènes.
Traitement chirurgical
Il est réservé aux formes résistantes au traitement médical, gênantes par leur volume, par leur sensibilité ou par la gène psychologique qu’elles occasionnent. L’intervention est pratiquée sous anesthésie générale.
Lipoaspiration : adapté aux « adipomasties ».
Réduction mammaire en cas d’une véritable gynécomastie.