Le Cabinet Médical Nation recherche, en vue d'une installation :
Cancer du col utérin
- Affichages : 20433
 Généralités
Généralités
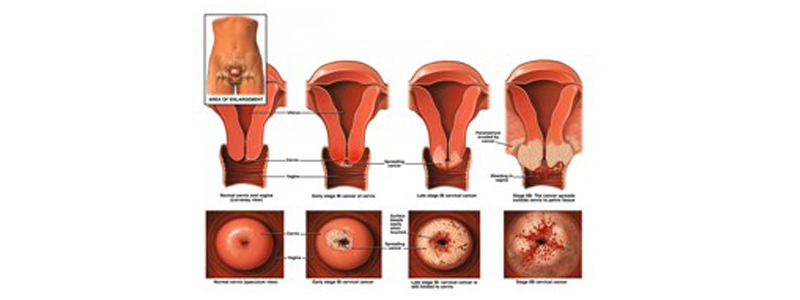
Le col de l’utérus correspond au segment le plus bas de l’utérus. Sa partie superficielle se trouve au fond du vagin. Le col utérin est facilement accessible à l’examen gynécologique, à l’aide d’un spéculum. Un cancer du col utérin correspond au développement de cellules anormales dans le col de l’utérus, caractérisées par un pouvoir de prolifération anarchique.
Le col utérin est constitué de trois types de tissus :
- l’épithélium malpighien exocervical : il recouvre la partie externe du col utérin appelée exocol ;
- l’épithélium glandulaire endocervical : il recouvre la partie interne du col utérin appelée endocol ;
- le tissu conjonctif ou tissu de soutien : il est recouvert par les deux épithéliums précédents, qui se rejoignent le long d’une ligne appelée « zone de jonction » ou « zone de transformation ».
Le cancer du col se développe à partir de l’une de ses trois composantes :
- Carcinome épidermoïde (85 %) : se développe à partir de l’exocol. C’est de loin, le plus fréquent des cancers du col utérin ;
- Adénocarcinome (15 %) : se développe à partir de l’endocol ;
- Sarcome : se développe à partir du tissu conjonctif. Ce type de cancer est très rare.
Les cancers dits « in situ » correspondent aux dysplasies du col utérin : seul l’épithélium de surface est atteint. La membrane basale n’est pas franchie et le tissu conjonctif sous jacent n’est pas envahi.
Un carcinome épidermoïde ou un adénocarcinome sont dits invasifs lorsqu’ils franchissent la membrane basale (membrane qui les sépare du tissu conjonctif) et envahissent le tissu conjonctif sous jacent.
Epidémiologie
Le cancer du col utérin est le troisième cancer gynécologique après le cancer du sein et le cancer de l’endomètre et la 12e cause de cancer chez la femme en France. Près de 3 000 cas de cancers du col utérin sont diagnostiqués chaque année en France ce qui correspond à un taux d’incidence de 7,1 cas sur 100 000 / an. Plus de 1 100 femmes meurent chaque année de ce cancer. Son incidence augmente avec l’âge et atteint le maximum à l’âge de 40 ans. Grâce au dépistage du cancer du col utérin, son taux d’incidence diminue régulièrement ces 20 dernières années.
Les facteurs de risque
Plusieurs facteurs peuvent favoriser la survenue d’un cancer du col utérin :
- une infection génitale persistante par un virus appelé Human Papilloma Virus (HPV, Papillomavirus humain), passée souvent inaperçue. La présence du virus HPV est une condition quasi indispensable à l’apparition du cancer du col utérin. Il existe des variétés oncogènes (responsables de cancer) et non oncogènes (non responsables de cancer) de ce virus. Les génotypes 16 et 18 sont responsables de 70 % des cancers du col utérin. Ces virus favorisent la survenue de dysplasies du col utérin qui elles-mêmes sont susceptibles de devenir cancéreuses. La contamination par le virus HPV est favorisée par la précocité des rapports sexuels et par la présence de partenaires sexuels multiples ;
- des microtraumatismes du col utérin favorisés par de nombreux accouchements (nombre d’accouchements supérieur à 1) ;
- le tabagisme ;
- Déficit immunitaire : la séropositivité HIV favorise la survenue d’un cancer du col utérin.
Symptômes
Les cancers dits « in situ » sont totalement asymptomatiques. Ils sont découverts généralement suite au dépistage habituel par frottis cervico-utérin ou par le test HPV. Un cancer « micro invasif » peut également rester asymptomatique.
Le cancer invasif du col utérin peut se manifester par :
- métrorragie provoquée, post coïtale (saignement génital survenu après une relation sexuelle) ;
- métrorragie spontanée (saignement survenant en dehors de la période des règles) ;
- leucorrhée (écoulement provenant de la filière génitale) ;
- dyspareunie (douleur lors des rapports sexuels) ;
- dans les formes plus avancées, on peut observer des douleurs, une difficulté à uriner ou des faux besoins d’aller à la selle.
Dépistage
Les modalités du dépistage du cancer du col utérin ont été revues par l'HAS en juillet 2019 :
- L'âge du dépistage n'est pas modifié, à savoir, à partir de l'âge de 25 et jusqu'à 65 ans.
- Pour les femmes de moins de 30 ans, la HAS maintient ses recommandations, à savoir la réalisation d’un examen cytologique (frottis cervico-utérin ou frottis cervico-vaginal) chez les femmes asymptomatiques de 25 à 30 ans tous les 3 ans, après deux examens consécutifs normaux à un an d’intervalle.
- A partir de l'âge de 30 ans, c'est le test HPV qui est désormais recommandé en 1ère intention, en remplacement de l’examen cytologique.
Diagnostic
Le diagnostic d’un cancer du col est porté lors de l’examen histologique d’un fragment du tissu tumoral. L’examen clinique, le frottis cervico-utérin, le test HPV et la colposcopie servent au dépistage du cancer du col utérin, mais seul l’examen histologique peut le confirmer avec certitude. L’examen clinique (inspection au spéculum, toucher vaginal et toucher rectal), la colposcopie et l’IRM pelvienne (imagerie par résonance magnétique) permettent également l’évaluation de la taille de la tumeur et donc de son stade.
Le diagnostic particulier d’un cancer du col utérin « micro-invasif » ne peut être porté qu’à l’examen histologique d’une pièce opératoire de conisation, incluant la totalité de la lésion.
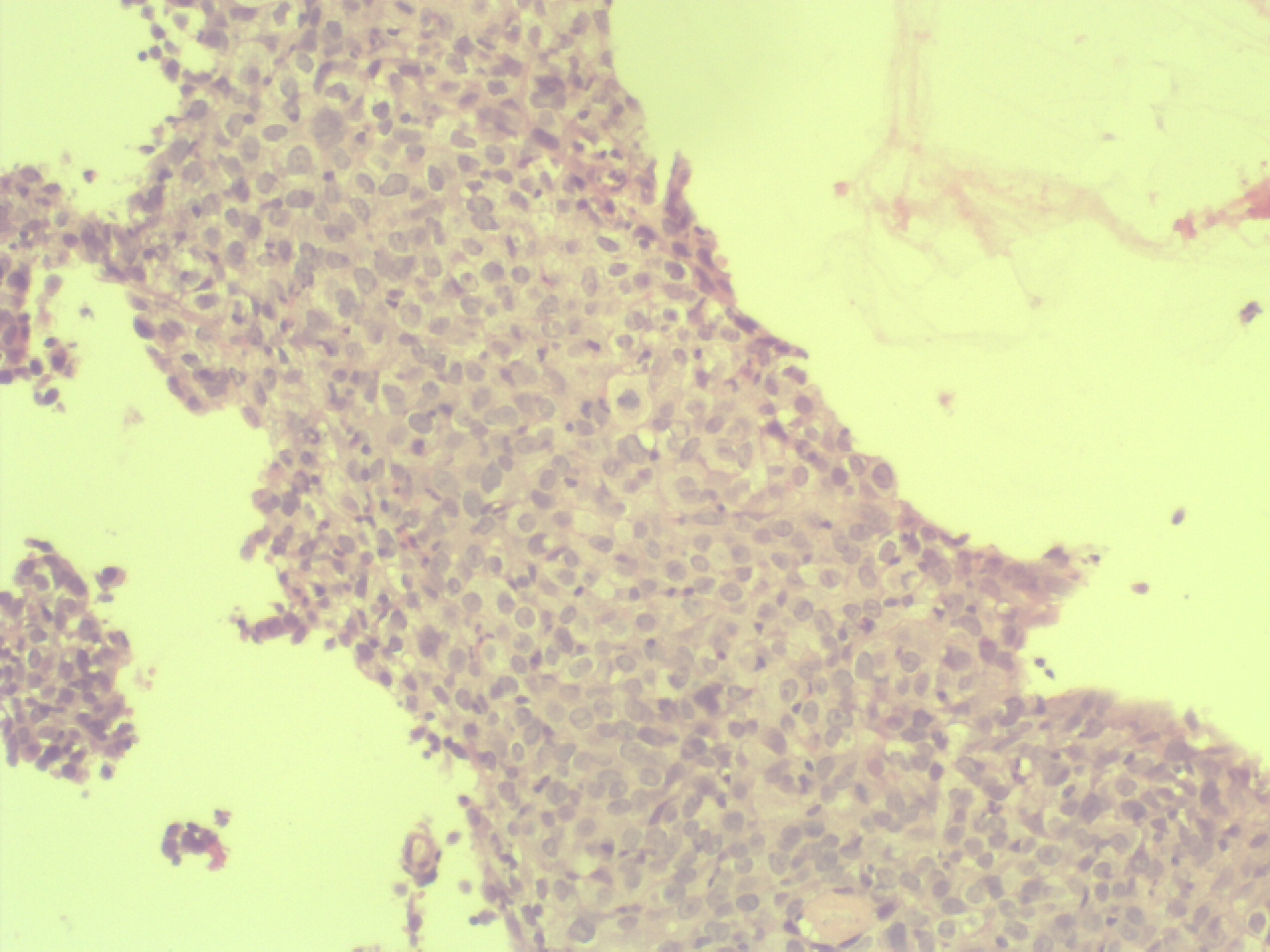
Carcinome épidermoïde invasif du col utérin
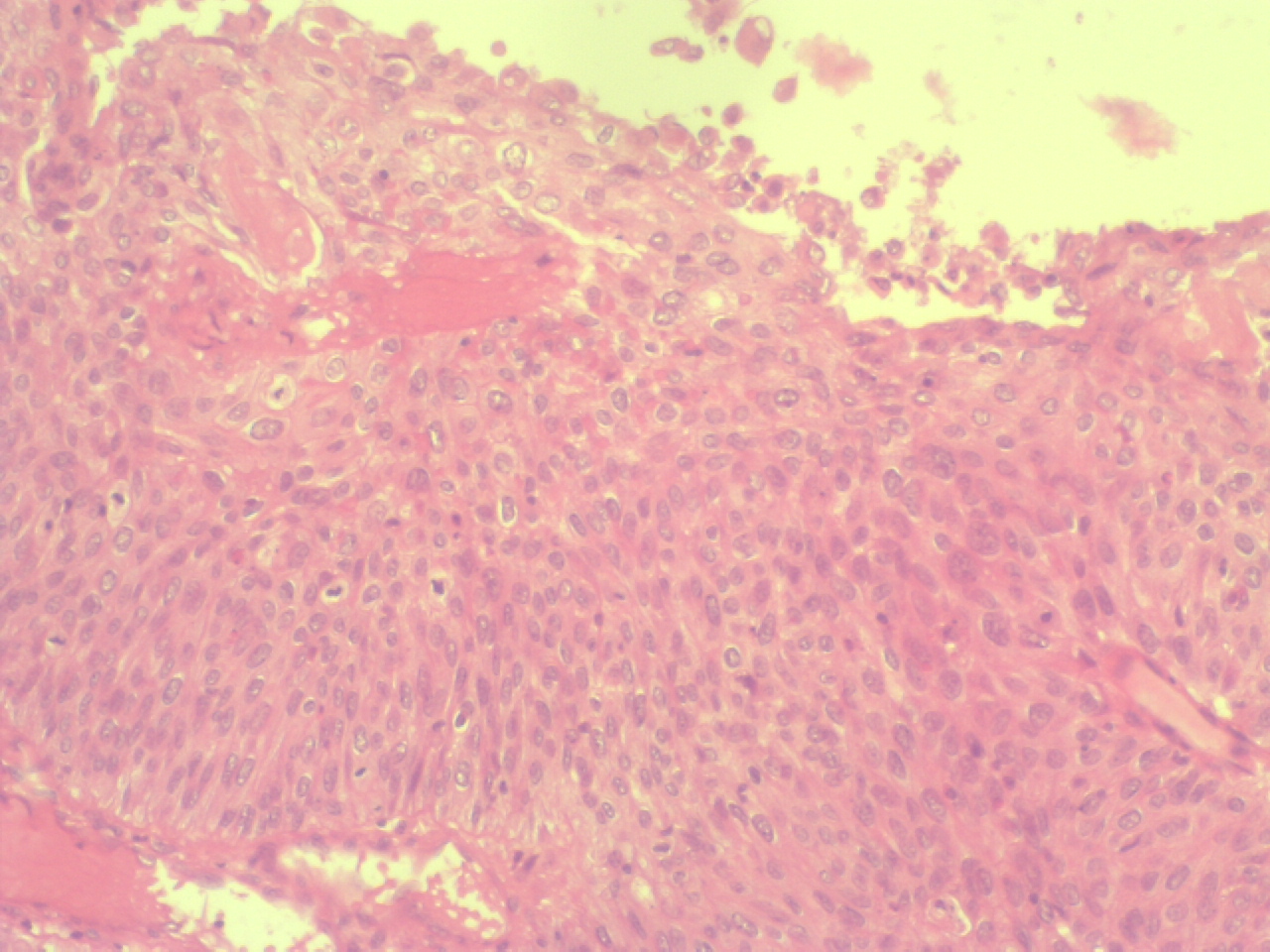
Carcinome épidermoïde invasif du col utérin
Classification histologique des cancers du col utérin
Carcinome épidermoïde (85%) :
- kératinisant ;
- non kératinisant ;
- verruqueux ;
- papillaire transitionnel ;
- de type lympho-épithélial.
Adénocarcinome (15%) :
- mucineux, de type endocervical ou de type intestinal ;
- endométrioïde ;
- à cellules claires ;
- à déviation minime ;
- papillaire bien différencié ;
- séreux ;
- mésonéphroïde.
Autres types de carcinomes :
- adénosquameux ;
- à cellule en verre dépoli ;
- adénoïde kystique ;
- adénoïde de type basal ;
- carcinoïde ;
- à petites cellules ;
- indifférenciés.
Bilan d’extension
Comme pour les autres cancers, le bilan du cancer du col utérin comporte un bilan d’extension. Il s’agit d’effectuer un bilan de départ de l’extension de la maladie, afin d’adapter au mieux la stratégie du traitement et de la surveillance. Le bilan d’extension permet d’évaluer la taille de la tumeur et son stade.
L’extension du cancer du col est principalement locorégionale et lymphatique. Elle se fait de proche en proche, vers le vagin, la vessie, le rectum, les uretères. L’extension lymphatique se fait vers les ganglions pelviens. L’extension à distance est plus tardive et fait essentiellement vers le foie et les poumons.
Ce bilan comporte habituellement :
- Toucher vaginal et toucher rectal : ils permettent d’évaluer l’évolution locale du cancer, vers le vagin, le rectum et les paramètres ;
- Une IRM (imagerie par résonnance magnétique) pelvienne ;
- Une radiographie pulmonaire ;
- Une échographie abdomino-pelvienne ;
- Des marqueurs tumoraux : SCC (Squamous Cell Carcinoma antigen) pour le cancer épidermoïde et CA 125 pour l’adénocarcinome ;
- Cystoscopie et rectoscopie en cas de suspicion d’atteinte vésicale ou rectale.
Traitements
Le traitement du cancer du col utérin est un traitement multidisciplinaire. Il repose souvent sur une stratégie associant plusieurs traitements :
- La chirurgie ;
- La radiothérapie ;
- La chimiothérapie.
Cette stratégie est décidée en fonction du stade initial de la tumeur, de l’âge de la patiente, de son état général, de son désir de conserver la fertilité, du bilan d’extension de la maladie et des facteurs histo-pronostiques de la tumeur (taille, type histologique, extension ganglionnaire, extension métastatique, …). La décision des modalités du traitement est une décision collégiale multidisciplinaire, associant plusieurs spécialistes. Ainsi sont décidées la séquence thérapeutique (chirurgie ou radio chimiothérapie premières) et les protocoles thérapeutiques (produits, doses, durée du traitement).
La chirurgie
Le traitement chirurgical du cancer du col utérin repose généralement sur l’ablation de la tumeur et sur l’ablation des ganglions lymphatiques pelviens (petit bassin). Cette chirurgie peut comporter une :
- Conisation ;
- Amputation du col utérin ;
- Trachélectomie élargie ;
- Hystérectomie totale simple ;
- Hystérectomie totale avec transposition des ovaires ;
- Hystérectomie totale avec annexectomie bilatérale ;
- Hystérectomie radicale (colpohystérectomie élargie) : ablation de l’utérus et des tissus avoisinants (paramètres, ligaments utéro-sacrés, une collerette du fond vaginal de 2 à 3 cm) ;
- Lymphadénectomie pelvienne (ablation des ganglions lymphatiques) +/- lymphadénectomie lombo-aortique.
En fonction des cas et de l’expérience du chirurgien, la chirurgie est effectuée par voie vaginale, par coelioscopie ou par laparotomie.
Le traitement chirurgical est parfois exclusif.
La radiothérapie
Il existe deux modalités de la radiothérapie, qui peuvent être associées :
- Curiethérapie utérovaginale ou radiothérapie interne : on introduit une source radioactive dans la cavité utérine et vaginale, au contact de la tumeur ;
- Cobaltothérapie ou radiothérapie externe : la source radioactive est externe, située à distance de la tumeur.
La radiothérapie est parfois exclusive. Elle est parfois utilisée avant la chirurgie (radiothérapie néo-adjuvante) et parfois après la chirurgie (radiothérapie adjuvante).
Radiothérapie néo-adjuvante
Elle est réalisée avant la chirurgie, seule ou en association avec la chimiothérapie (radio chimiothérapie concomitantes). Son but est de détruire le cancer et de réduire la taille tumorale afin de faciliter le geste chirurgical.
Radiothérapie adjuvante
Elle est réalisée 4 à 6 semaines après la chirurgie, seule ou en association avec la chimiothérapie (radio chimiothérapie concomitantes). Son but est d’éradiquer toutes les cellules cancéreuses qui seraient restées dans la sphère génitale après la chirurgie.
La chimiothérapie
Une chimiothérapie est souvent associée à la radiothérapie (radio chimio concomitantes) afin d’augmenter son efficacité. La radio chimiothérapie est parfois exclusive.
Elle est parfois utilisée avant la chirurgie (chimiothérapie néo-adjuvante) et parfois après la chirurgie (chimiothérapie adjuvante).
Indications thérapeutiques
Les modalités du traitement sont déterminées en fonction du stade initial du cancer. Les indications thérapeutiques répondent à des Standards et à des Options.
Standards : méthodes pour lesquelles les résultats sont connus et qui sont considérées comme bénéfiques à l’unanimité.
Options : méthodes pour lesquelles les résultats sont connus et qui sont considérées comme bénéfiques par la majorité.
Stade I : cancer strictement localisé au col
Stade I A 1 avec invasion < 1 mm :
Standard : chirurgie.
Options :
- Conisation avec passage in sano (passage en zone saine)
- ;Hystérectomie totale simple.
Stade I A 1 avec invasion > 1 mm et < 3 mm :
Standard : chirurgie.
Options :
- Conisation avec passage in sano (passage en zone saine) ;
- Hystérectomie totale simple +/- colpectomie (ablation d’une collerette vaginale) ;
- Lymphadénectomie.
Stade I A 2 :
Standard : hystérectomie.
Options :
- Hystérectomie totale simple (en l’absence d’emboles et après conisation in sano) ;
- Hystérectomie élargie ;
- Lymphadénectomie.
Chez la femme jeune désireuse de grossesse et présentant un cancer invasif inférieur à 20 millimètres et sans atteinte ganglionnaire, une trachélectomie élargie avec curage pelvien peut être proposée. Cette intervention consiste à pratiquer par les voies naturelles :
- l'ablation du col utérin, tout en conservant les 5 derniers millimètres de l'endocol ;
- l’ablation d'une partie des paramètres et d'une collerette vaginale ;
- la mise en place d’un cerclage du col utérin.
L’ablation des ganglions pelviens est réalisée par coelioscopie.
La trachélectomie élargie permet de conserver le corps utérin et donc théoriquement sa fertilité. Ses indications restent limitées.
Stades I B, II A, II B proximaux :
Standard : pas de standard.
Options :
- Radiothérapie exclusive ;
- Chirurgie première (hystérectomie radicale avec lymphadénectomie pelvienne +/- lymphadénoectomie lombo-aortique) ;
- Association radio chirurgicale.
Stades II B distal, III :
Standard : association radio chimiothérapie suivie d’une curiethérapie.
Options :
- Chirurgie secondaire ;
- Radiothérapie lombo-aortique.
Stade IV :
Standard : radiothérapie, chimiothérapie ou association radio chimiothérapie.
Prévention
Le cancer du col utérin est un des rares cancers qui peuvent être évités :
- Le dépistage des lésions précancéreuses du col utérin par le frottis cervico-utérin et test HPV et leur traitement permet d’éviter leur transformation en cancer invasif ;
- Eviter le tabac ;
- Eviter les comportements sexuels à risque et utiliser des préservatifs ;
- Vaccin anti-HPV.
Surveillance
Le but de la surveillance est de déceler une éventuelle récidive de la tumeur, le plus précocement possible.
Les visites ont lieu 3 mois après le traitement, puis tous les 6 mois pendant 5 ans puis une fois par an.
Ces visites correspondent à un examen clinique, examen au spéculum, frottis du fond vaginal et/ou test HPV, toucher vaginal et toucher rectal. Parfois des examens sont prescrits :
- Radiographie pulmonaire ;
- Echographie abdomino-pelvienne ;
- Scanner abdomino-pelvien ;
- Marqueurs tumoraux : SCC ou CA 125.